| Mọi thông tin dưới đây đã được Dược sĩ biên soạn lại. Tuy nhiên, nội dung hoàn toàn giữ nguyên dựa trên tờ Hướng dẫn sử dụng, chỉ thay đổi về mặt hình thức. |
1. Thành phần
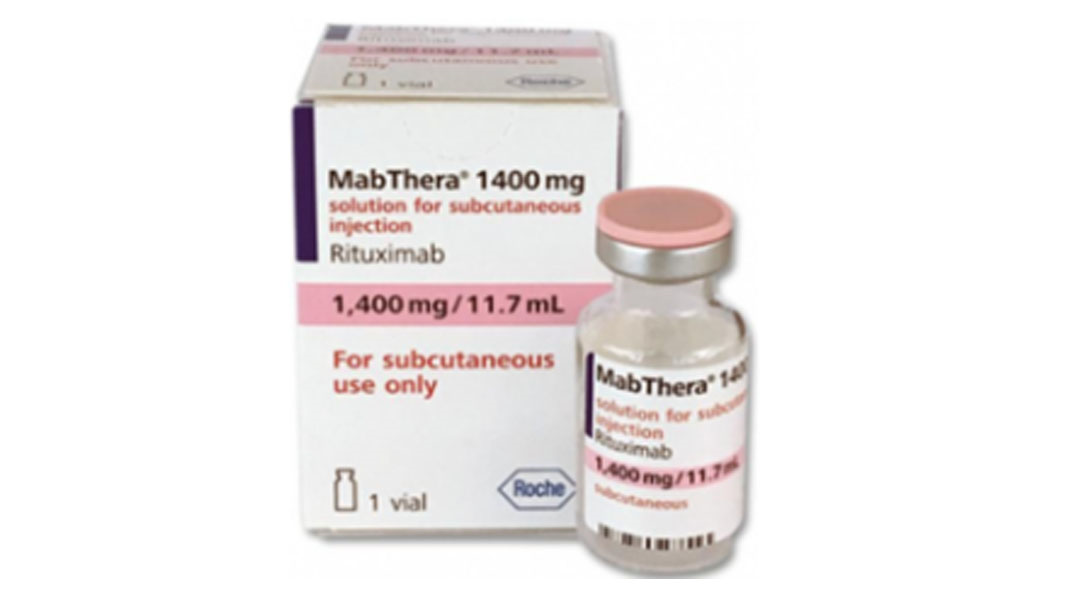
Rituximab 1400mg.
2. Công dụng (Chỉ định)
MabThera IV
U lympho không Hodgkin dòng B, CD20 dương tính
MabThera được chỉ định để điều trị:
- Bệnh nhân u lympho thể nang giai đoạn III-IV chưa được điều trị trước đó, kết hợp với hóa trị liệu dưới hình thức điều trị duy trì trên bệnh nhân u lympho thể nang tái phát/không đáp ứng, sau khi có đáp ứng với điều trị khởi đầu bằng hóa trị liệu có hoặc không có MabThera.
- Đơn trị liệu cho bệnh nhân u lympho thể nang giai đoạn III-IV kháng trị hóa trị liệu hoặc tái phát lần thứ hai hoặc
- Bệnh nhân u lympho không Hodgkin tế bào B lớn có CD20 dương tính, kết hợp với hóa trị liệu CHOP (cyclophosphamide, doxorubicin, vincristine và prednisone).
Bạch cầu mạn dòng lympho CD20 dương tính
MabThera phối hợp với hóa trị liệu được chỉ định để điều trị bệnh nhân bị bạch cầu mạn dòng lympho (CLL) chưa điều trị trước đó và bệnh nhân bị tái phát hoặc kháng hóa trị.
Viêm khớp dạng thấp
MabThera phối hợp với methotrexate được chỉ định để điều trị ở người lớn mắc:
- Viêm khớp dạng thấp tiến triển nặng có đáp ứng kém hoặc không dung nạp với các thuốc chống thấp (DMARD) bao gồm một hoặc nhiều liệu pháp điều trị ức chế yếu tố hoại tử khối u (TNF).
- MabThera cho thấy làm giảm tỷ lệ tiến triển tổn thương khớp được đánh giá bằng X-quang, cải thiện hoạt động chức năng và tạo được đáp ứng đáng kể trên lâm sàng khi được dùng phối hợp với methotrexate.
U hạt kèm viêm đa mạch (u hạt Wegener) (GPA) và viêm đa vi mạch (MPA)
MabThera IV phối hợp glucocorticoid được chỉ định điều trị cho bệnh nhân u hạt kèm viêm đa mạch (GPA, còn được gọi là u hạt Wegener) thể hoạt động nặng và viêm đa vi mạch (MPA).
MabThera SC
U lymphô không Hodgkin
MabThera SC được chỉ định để điều trị:
- Bệnh nhân u lymphô thể nang giai đoạn III-IV chưa được điều trị trước đó, dùng kết hợp với hóa trị liệu.
- Bệnh nhân u lymphô thể nang sau đáp ứng với điều trị tấn công, dùng điều trị duy trì.
- Bệnh nhân u lymphô không Hodgkin tế bào B lớn lan tỏa có CD20 dương tính, dùng kết hợp hóa trị liệu CHOP (cyclophosphamide, doxorubicin, vincristine và prednisone).
3. Cách dùng – Liều dùng
Cách dùng:
TỔNG QUÁT
- Sự thay thế bằng bất kỳ sản phẩm thuốc sinh học nào đều đòi hỏi sự đồng ý của bác sĩ kê đơn.
- Kiểm tra các nhãn sản phẩm là quan trọng để đảm bảo liều lượng và dạng thuốc phù hợp (IV hay SC) cho bệnh nhân, theo toa thuốc.
- MabThera nên được tiêm ở cơ sở có đầy đủ các dụng cụ hồi sức để có thể sử dụng ngay lập tức và dưới sự theo dõi chặt chẽ của nhân viên y tế có kinh nghiệm.
- Việc sử dụng trước thuốc giảm đau/hạ sốt (ví dụ như paracetamol/acetaminophen) và thuốc kháng histamine (ví dụ như diphenhydramine) luôn nên được tiến hành trước khi truyền/tiêm MabThera IV/SC.
- Việc sử dụng trước các loại glucocorticoid cũng nên được cân nhắc, đặc biệt nếu MabThera không được phối hợp với hóa trị có chứa steroid (xem mục Cảnh báo).
Chỉnh liều: Không nên giảm liều của MabThera. Khi MabThera được dùng kết hợp với hóa trị liệu, nên giảm liều chuẩn của các thuốc hóa trị.
Dạng tiêm truyền tĩnh mạch
- MabThera dạng truyền tĩnh mạch (IV) không được dùng để tiêm dưới da (xem phần Hướng dẫn đặc biệt về sử dụng, thao tác và thải bỏ).
- Không được dùng dịch pha truyền để tiêm tĩnh mạch nhanh hoặc truyền nhanh (xem phần Hướng dẫn đặc biệt về sử dụng, thao tác và thải bỏ).
Tốc độ truyền:
- Lần truyền đầu tiên: Tốc độ truyền khởi đầu được khuyến cáo là 50 mg/giờ; sau 30 phút đầu tiên, tốc độ có thể tăng thêm 50 mg/giờ mỗi 30 phút tới tối đa là 400 mg/giờ. Tốc độ này tương ứng với tổng thời gian truyền 4,25 giờ.
- Những lần truyền tiếp theo: Những lần truyền tiếp theo của MabThera IV có thể được bắt đầu với tốc độ 100 mg/giờ và tăng thêm 100 mg/giờ mỗi 30 phút tới liều tối đa là 400 mg/giờ. Tốc độ này tương ứng với tổng thời gian truyền 3,25 giờ.
Dạng tiêm dưới da
- MabThera dạng tiêm dưới da (SC) không được dùng để truyền tĩnh mạch (xem phần Hướng dẫn đặc biệt về sử dụng, thao tác và thải bỏ).
- MabThera SC 1400 mg chỉ được sử dụng để điều trị u lymphô không Hodgkin.
- MabThera SC nên được tiêm dưới da thành bụng và không bao giờ tiêm vào vùng da đỏ, bầm, mềm, cứng hoặc vùng da có nốt ruồi hoặc sẹo. Hiện không có dữ liệu về việc tiêm ở những vùng da khác của cơ thể, vì vậy vị trí tiêm nên được thực hiện giới hạn ở thành bụng.
- Trong quá trình điều trị MabThera SC, tất cả các thuốc tiêm dưới da khác tốt nhất nên được tiêm ở các vùng da khác.
- MabThera SC 1400 mg nên được tiêm trong khoảng 5 phút.
- Nếu việc tiêm thuốc bị gián đoạn thì có thể bắt đầu lại hoặc có thể tiêm ở vùng da khác, nếu thích hợp.
HƯỚNG DẪN SỬ DỤNG
- MabThera IV: Rút lượng thuốc MabThera IV theo yêu cầu dưới điều kiện vô trùng và pha loãng trong túi truyền chứa dung dịch dextrose 5% hoặc dung dịch muối sinh lý 0,9% vô khuẩn, không có chất gây sốt tới nồng độ rituximab được tính là 1-4 mg/mL. Để trộn dung dịch, nhẹ nhàng dốc ngược túi truyền để tránh tạo bọt. Các thuốc dùng đường tiêm nên được kiểm tra bằng mắt xem có cặn hoặc đổi màu trước khi dùng.
- Dung dịch truyền MabThera sau khi pha ổn định về mặt vật lý và hóa học trong 24 giờ ở nhiệt độ 2oC-8oC và 12 giờ sau đó tại nhiệt độ phòng.
- MabThera SC: Dung dịch MabThera SC (chuyển một lần từ lọ vào ống tiêm) là ổn định về vật lý và hóa học trong 48 giờ ở 2°- 8°C và 8 giờ tiếp theo ở 30°C trong điều kiện không có ánh sáng ban ngày trực tiếp.
- MabThera SC được đóng gói vô trùng, không chất bảo quản, không gây sốt, lọ sử dụng một lần.
Tính tương thích:
- MabThera IV: Không có tương tác giữa MabThera với polyvinyl chloride hoặc túi polyetylen hoặc bộ tiêm truyền.
- MabThera SC: Không có sự tương tác giữa MabThera và chất liệu ống tiêm: polypropylene hoặc polycarbonate hoặc kim hút chuyển và kim tiêm bằng thép không gỉ được ghi nhận.
Liều dùng:
U lymphô không Hodgkin có độ ác thấp hoặc thể nang
Mọi bệnh nhân phải dùng liều MabThera đầu tiên trong liệu trình điều trị qua đường tĩnh mạch. Trong quá trình dùng liều đầu tiên, bệnh nhân có nguy cơ cao bị các phản ứng liên quan đến tiêm truyền. Các phản ứng liên quan đến tiêm truyền xuất hiện ở lần tiêm MabThera đầu tiên có thể quản lý bằng cách tiêm truyền chậm hoặc dừng tiêm truyền (xem mục Cảnh báo). Dạng tiêm dưới da chỉ được dùng từ liều thứ hai hoặc ở những chu kỳ sau (xem tiểu mục “truyền tĩnh mạch lần đầu” và “truyền trong những lần tiếp theo” bên dưới).
Lần tiêm đầu tiên:
Dạng tiêm truyền tĩnh mạch: Ở lần tiêm đầu tiên, MabThera phải được dùng bằng đường tiêm truyền tĩnh mạch với liều 375 mg/m2 diện tích da cơ thể (xem tiểu mục Tốc độ truyền ở phía trên).
Những lần tiêm tiếp theo:
- Những bệnh nhân không thể dùng toàn bộ liều MabThera IV, nên tiếp tục dùng những chu kỳ tiếp theo cho đến khi đạt toàn bộ liều IV.
- Những bệnh nhân đã dùng toàn bộ liều MabThera IV, liều thứ hai và những lần tiếp theo có thể tiêm dưới da bằng cách sử dụng dạng tiêm dưới da SC (xem mục Cảnh báo).
Điều trị khởi đầu
Đơn trị
- MabThera IV: Liều khuyến cáo của MabThera IV được dùng đơn trị liệu cho người trưởng thành là 375mg/m2 diện tích bề mặt cơ thể (BSA), được dùng dưới dạng truyền tĩnh mạch (xem phần “lần truyền đầu tiên” và “những lần truyền tiếp theo” ở dưới) mỗi tuần một lần trong 4 tuần.
- MabThera SC: Liều khuyến cáo của MabThera SC sử dụng đơn trị ở bệnh nhân trưởng thành là tiêm dưới da một liều cố định 1400 mg bất kể diện tích da của bệnh nhân, tiêm 1 lần mỗi tuần trong 3 tuần sau lần dùng ở tuần thứ nhất là tiêm tĩnh mạch (tuần đầu tiên truyền tĩnh mạch, 3 tuần sau tiêm dưới da, tổng thời gian 4 tuần).
Liệu pháp phối hợp
MabThera IV:
Liều khuyến cáo của MabThera IV phối hợp với phác đồ hóa trị là 375mg/m2 diện tích bề mặt cơ thể (BSA) trong từng đợt như sau:
- 8 liệu trình với phác đồ R-CVP (21 ngày/liệu trình).
- 8 liệu trình với phác đồ R-MCP (28 ngày/liệu trình).
- 8 liệu trình với phác đồ R-CHOP (21 ngày/liệu trình); 6 liệu trình nếu lui bệnh hoàn toàn sau 4 liệu trình điều trị.
- 6 liệu trình với R-CHVP-Interferon (21 ngày/liệu trình).
MabThera nên được dùng vào ngày thứ nhất của mỗi liệu trình hóa trị sau khi truyền tĩnh mạch thành phần glucocorticoid của phác đồ hóa trị, nếu có.
MabThera SC:
MabThera SC nên được tiêm vào ngày 0 hoặc 1 của mỗi chu kỳ hóa trị sau khi đã tiêm thành phần glucocorticoid của phần hóa trị, nếu có. Liều khuyến cáo của MabThera IV khi phối hợp với bất kỳ công thức hóa trị nào là 375 mg/m2 da, truyền tĩnh mạch ở chu kỳ đầu tiên, theo sau là tiêm dưới da liều cố định 1400 mg bất kể diện tích da của bệnh nhân là như thế nào.
- Chu kỳ đầu tiên R-IV với CVP + 7 chu kỳ R-SC với CVP (21 ngày/chu kỳ).
- Chu kỳ đầu tiên R-IV với MCP + 7 chu kỳ R-SC với MCP (28 ngày/chu kỳ).
- Chu kỳ đầu tiên R-IV với CHOP + 7 chu kỳ R-SC với CHOP (21 ngày/chu kỳ); hoặc tổng cộng 6 chu kỳ (lần đầu là IV sau đó là 5 SC) nếu đạt sự lui bệnh sau 4 chu kỳ.
- Chu kỳ đầu tiên R-IV với CHVP-Interferon + 5 chu kỳ R-SC với CHVP-Interferon (21 ngày/chu kỳ).
Điều trị lại sau khi tái phát
Những bệnh nhân đã có đáp ứng với MabThera IV hoặc SC trước đó có thể được điều trị lại với:
MabThera IV ở liều 375mg/m2 diện tích bề mặt cơ thể, truyền tĩnh mạch mỗi tuần một lần trong 4 tuần (xem phần Điều trị lại, hàng tuần với 4 liều), hoặc MabThera SC với liều cố định 1400 mg, tiêm dưới da mỗi tuần 1 lần, theo sau bởi truyền tĩnh mạch lần đầu tiên với liều 375 mg/m2 diện tích da cơ thể (tuần đầu tiên IV, 3 tuần sau SC, tổng 4 tuần) (xem mục Hiệu quả/Các nghiên cứu lâm sàng, Điều trị lại, hàng tuần cho 4 liều).
Điều trị duy trì
- MabThera IV: Bệnh nhân có đáp ứng với việc điều trị khởi đầu có thể điều trị duy trì với MabThera IV với liều 375mg/m2 diện tích bề mặt cơ thể mỗi ba tháng một lần cho đến khi bệnh tiến triển hoặc trong thời gian tối đa hai năm.
- MabThera SC: Những bệnh nhân chưa từng được điều trị, sau khi có đáp ứng với điều trị tấn công, có thể được điều trị duy trì với MabThera SC liều 1400 mg mỗi hai tháng một lần cho đến khi bệnh tiến triển hoặc trong thời gian tối đa hai năm (tổng 12 lần tiêm). Các bệnh nhân tái phát/kháng hóa trị sau khi điều trị tấn công có thể được điều trị duy trì bằng MabThera SC với liều cố định 1400 mg mỗi 3 tháng một lần cho đến khi bệnh tiến triển hoặc trong thời gian tối đa là 2 năm (tổng 8 lần tiêm).
U lymphô không Hodgkin tế bào B lớn lan tỏa
- Tất cả bệnh nhân luôn luôn phải nhận liều MabThera đầu tiên bằng đường truyền tĩnh mạch. Trong quá trình dùng liều đầu tiên, bệnh nhân có nguy cơ cao bị các phản ứng liên quan đến tiêm truyền. Các phản ứng liên quan đến tiêm truyền xuất hiện ở lần tiêm MabThera đầu tiên có thể quản lý bằng cách tiêm truyền chậm hoặc dừng tiêm truyền (xem mục Cảnh báo). Dạng tiêm dưới da chỉ được sử dụng ở chu kỳ 2 hoặc các chu kỳ tiếp tiếp theo (xem tiểu mục Lần tiêm đầu tiên: dạng tiêm truyền và Những lần tiêm tiếp theo: dạng tiêm dưới da phía dưới).
- Ở những bệnh nhân bị U lymphô không Hodgkin tế bào B lớn lan tỏa, MabThera nên được sử dụng phối hợp với hóa trị liệu CHOP (cyclophosphamide, doxorubicin, prednisone và vincristine).
MabThera IV:
Liều khuyến cáo của MabThera IV là 375 mg/m2 diện tích bề mặt cơ thể, được dùng vào ngày đầu tiên của mỗi liệu trình hóa trị trong 8 liệu trình sau khi tiêm tĩnh mạch thành phần glucocorticoid của phác đồ hóa trị CHOP. Các thuốc khác của CHOP nên được cho sau khi dùng MabThera (xem phần “lần truyền đầu tiên “ và “những lần truyền tiếp theo” ở dưới).
MabThera SC:
Lần tiêm đầu tiên (dạng tiêm truyền):
Liều MabThera đầu tiên phải luôn được sử dụng bằng đường truyền tĩnh mạch với liều 375 mg/m2 theo diện tích da (xem tiểu mục Tốc độ truyền tĩnh mạch ở phía trên).
Những lần tiêm tiếp theo (dạng tiêm dưới da):
- Những bệnh nhân không thể nhận đủ liều MabThera truyền tĩnh mạch, nên tiếp tục điều trị các chu kỳ tiếp theo với MabThera IV cho đến khi nhận đủ liều IV.
- Những bệnh nhân có thể nhận đủ liều MabThera truyền tĩnh mạch, liều thứ 2 hoặc các liều MabThera tiếp theo có thể sử dụng MabThera dạng tiêm dưới da (xem phần Cảnh báo).
- Liều khuyến cáo cho MabThera SC là liều cố định 1400 mg bất kể diện tích da cơ thể, và được dùng ở ngày thứ nhất của mỗi chu kỳ hóa trị trong 8 chu kỳ (chu kỳ thứ nhất R-IV kết hợp với CHOP + 7 chu kỳ R-SC kết hợp với CHOP, tổng 8 chu kỳ) sau khi tiêm truyền tĩnh mạch CHOP có chứa glucocorticoid.
Bệnh bạch cầu dòng lympho mạn tính (CLL)
- Để giảm nguy cơ của hội chứng ly giải khối u nên phòng ngừa bằng cách bù đủ nước và sử dụng các thuốc ức chế tổng hợp axit uric 48 giờ trước khi bắt đầu điều trị bệnh nhân bị CLL. Với bệnh nhân CLL có số lượng tế bào lympho cao >25×109/L, khuyến cáo sử dụng prednisone/prednisolone 100 mg tiêm tĩnh mạch ngay trước khi truyền MabThera để giảm tỷ lệ cũng như mức độ của các phản ứng do truyền thuốc và/hoặc hội chứng phóng thích cytokine.
- Ở bệnh nhân chưa điều trị trước đó và bệnh nhân tái phát/kháng hóa trị, liều khuyến cáo của MabThera IV khi kết hợp với hóa trị liệu là 375 mg/m2 bề mặt cơ thể truyền vào ngày 1 của liệu trình điều trị đầu tiên sau đó là 500 mg/m2 vào ngày 1 của mỗi liệu trình điều trị tiếp theo trong tổng số 6 liệu trình điều trị (xem phần Hiệu quả/Các thử nghiệm lâm sàng). Các thuốc hóa trị nên sử dụng sau khi truyền MabThera.
- Lần truyền đầu tiên: Tốc độ truyền khởi đầu được khuyến cáo là 50 mg/giờ; tiếp theo, tốc độ có thể tăng thêm 50 mg/giờ mỗi 30 phút tới tối đa là 400 mg/giờ.
- Những lần truyền tiếp theo: Những lần truyền tiếp theo của MabThera có thể được bắt đầu với tốc độ 100 mg/giờ và tăng thêm 100 mg/giờ mỗi 30 phút tới liều tối đa là 400 mg/giờ.
- Điều chỉnh liều trong quá trình điều trị: Không nên giảm liều của MabThera. Khi MabThera được dùng kết hợp với hóa trị liệu, nên giảm liều chuẩn của các thuốc hóa trị.
Viêm khớp dạng thấp
- Một liệu trình điều trị bằng MabThera bao gồm hai lần truyền tĩnh mạch 1000 mg. Liều khuyến cáo là 1000 mg MabThera truyền tĩnh mạch và tiếp theo bởi 1000 mg truyền tĩnh mạch lần thứ hai, hai tuần sau đó.
- Vào tuần thứ 24 kể từ sau đợt điều trị trước việc cần thiết điều trị đợt tiếp theo nên được tiến hành dựa trên mức độ tăng thêm hoặc điểm diễn tiến bệnh DAS28-ESR tăng trở lại ở mức trên 2,6 điểm (điều trị thuyên giảm bệnh) (xem phần Viêm khớp dạng thấp trong phần Hiệu quả/ Các nghiên cứu lâm sàng). Đợt điều trị mới có thể bắt đầu sớm hơn cho bệnh nhân nhưng khoảng cách giữa hai đợt không nên ngắn hơn 16 tuần.
- Những bệnh nhân viêm khớp dạng thấp nên được điều trị methylprednisolone 100 mg tiêm tĩnh mạch 30 phút trước khi dùng MabThera để làm giảm tỉ lệ và mức độ của các phản ứng do tiêm truyền cấp tính (xem phần Cảnh báo).
- Lần truyền đầu tiên của mỗi đợt điều trị: Tốc độ truyền khởi đầu được khuyến cáo là 50 mg/giờ; sau 30 phút đầu tiên, có thể tăng thêm 50 mg/giờ mỗi 30 phút, đến mức tối đa là 400 mg/giờ.
- Lần truyền thứ hai của mỗi đợt điều trị: Các liều tiếp theo của MabThera có thể được truyền với tốc độ khởi đầu là 100 mg/giờ, và tăng thêm 100 mg/giờ mỗi 30 phút, đến mức tối đa là 400 mg/giờ.
U hạt kèm viêm đa mạch (u hạt Wegener) (GPA) và viêm đa vi mạch (MPA)
- Các thuốc giảm đau/hạ sốt (ví dụ như paracetamol) và thuốc kháng histamine (ví dụ như diphenhydramine) nên được dùng trước khi truyền MabThera IV.
- Liều khuyến cáo MabThera IV điều trị GPA và MPA là 375 mg/m2 da, sử dụng bằng đường truyền tĩnh mạch mỗi tuần một lần trong 4 tuần.
- Methylprednisolone 1000 mg IV mỗi ngày trong vòng từ 1 đến 3 ngày được khuyến cáo dùng phối hợp với MabThera IV để điều trị các triệu chứng viêm mạch nghiêm trọng, sau đó dùng prednisone 1 mg/kg/ngày (không quá 80 mg/ngày, và giảm dần càng nhanh càng có thể theo nhu cầu lâm sàng) trong và sau điều trị MabThera IV.
- Lần truyền đầu tiên: Khuyến cáo tốc độ truyền ban đầu là 50 mg/giờ; sau đó tốc độ truyền có thể tăng thêm 50 mg/giờ mỗi 30 phút, tối đa đạt 400 mg/giờ.
- Lần truyền tiếp theo: Truyền MabThera IV liều kế tiếp có thể bắt đầu với tốc độ 100 mg/giờ và tăng thêm 100 mg/giờ mỗi 30 phút, tối đa đạt 400 mg/giờ.
- Phòng ngừa viêm phổi do Pneumocystis jiroveci (PCP) được khuyến cáo cho bệnh nhân GPA và MPA trong và sau khi điều trị MabThera IV theo cách thức thích hợp.
Các hướng dẫn liều dùng đặc biệt
- Trẻ em và thanh thiếu niên: Tính an toàn và hiệu quả của MabThera ở bệnh nhi chưa được xác định.
- Người già: Không cần chỉnh liều ở những bệnh nhân lớn tuổi (tuổi >65).
4. Chống chỉ định
MabThera IV
- U lympho không Hodgkin và Bệnh bạch cầu dòng lympho mạn tính.
- MabThera IV được chống chỉ định ở những bệnh nhân có tiền căn quá mẫn với rituximab, với bất kỳ thành phần nào của thuốc hoặc protein chuột.
Nhiễm trùng nặng tiến triển.
- Bệnh nhân viêm khớp dạng thấp, u hạt kèm viêm đa mạch và viêm đa vi mạch.
- MabThera được chống chỉ định ở những bệnh nhân có tiền căn quá mẫn với rituximab, với bất kỳ thành phần nào của thuốc hoặc protein chuột.
Nhiễm trùng nặng tiến triển.
- Bệnh nhân trong tình trạng suy giảm miễn dịch nặng.
- Suy tim nặng (Độ IV theo phân loại của Hiệp hội Tim mạch New York) hoặc bệnh tim mạch nặng hoặc không kiểm soát được.
MabThera SC
- MabThera SC được chống chỉ định dùng ở những bệnh nhân có tiền sử mẫn cảm với rituximab, bất kỳ thành phần tá dược nào của thuốc hoặc các loại protein của chuột.
- Nhiễm khuẩn nặng, tiến triển.
- Bệnh nhân suy giảm miễn dịch nặng.
5. Tác dụng phụ
Các phản ứng liên quan tiêm truyền
- Các phản ứng phụ thường gặp nhất sau khi dùng MabThera IV trên các thử nghiệm lâm sàng được xác định là các phản ứng liên quan đến tiêm truyền. Trong số 3095 bệnh nhân được điều trị với MabThera IV thì 107 (35%) bệnh nhân xuất hiện ít nhất một lần phản ứng liên quan đến tiêm truyền. Đa phần các IRR xuất hiện ở mức độ 1 hoặc 2. Trong các thử nghiệm lâm sàng, dưới 1% (14/3095 bệnh nhân) số bệnh nhân VKDT được điều trị với MabThera IV với bất kỳ liều lượng nào đã xuất hiện các phản ứng nghiêm trọng liên quan đến tiêm truyền. Không có các biến cố bất lợi liên quan đến tiêm truyền ở mức độ 4 hay tử vong theo CTC trong các thử nghiệm lâm sàng (xem phần Tác dụng ngoại ý – Sau khi lưu hành, VKDT). Tỷ lệ các biến cố ở mức độ 3 và các biến cố liên quan đến tiêm truyền dẫn đến việc ngưng thuốc giảm dần theo số chu kỳ và hiếm gặp từ chu kỳ 3 trở đi.
- Các dấu hiệu và triệu chứng gợi ý một phản ứng liên quan đến tiêm truyền (buồn nôn, ngứa, sốt, mề đay/phát ban, ớn lạnh, sốt, rét run, hắt hơi, phù mạch theo hệ thần kinh, kích thích hầu họng, ho và co thắt phế quản, có hay không có liên quan đến hạ huyết áp hay tăng huyết áp) đã được quan sát trên 720/3095 bệnh nhân (23%) sau liều truyền MabThera IV đầu tiên trong lần phơi nhiễm đầu tiên. Việc sử dụng trước với các thuốc glucocorticoid IV giảm đáng kể tỷ lệ mắc và mức độ nghiêm trọng của những biến cố này (xem phần Cảnh báo trong VKDT).
Nhiễm trùng
Tỷ lệ chung của nhiễm trùng là khoảng 97 trên 100 bệnh nhân/năm ở nhóm bệnh nhân được điều trị với MabThera IV. Nhiễm trùng chủ yếu là từ nhẹ đến trung bình và chủ yếu là gồm các bệnh nhiễm trùng đường hô hấp trên và đường tiết niệu. Tỷ lệ nhiễm trùng nghiêm trọng là khoảng 4 trên 100 bệnh nhân/năm, trong đó một số là tử vong. Ngoài những biến cố bất lợi được liệt kê trong Bảng 17, các biến cố nghiêm trọng có ý nghĩa về mặt y khoa bao gồm cả viêm phổi với tần suất 1,9%.
Các bệnh ác tính
- Tỉ lệ bệnh ác tính sau khi dùng rituximab trong các nghiên cứu lâm sàng (0,8/100 người – năm) nằm trong giới hạn dự kiến cho dân số phù hợp về tuổi và giới tính.
- Kinh nghiệm nghiên cứu lâm sàng với u hạt kèm viêm đa mạch (u hạt Wegener) (GPA) và viêm đa vi mạch (MPA).
- Trong nghiên cứu lâm sàng về GPA và MPA, 99 bệnh nhân điều trị với MabThera IV (375 mg/m2, mỗi tuần một lần trong 4 tuần) và glucocorticoids (xem phần Dược lực học – Các nghiên cứu lâm sàng/ Hiệu quả để biết thêm thông tin).
Những thông tin sâu hơn về một số phản ứng ngoại ý của thuốc
Các phản ứng do truyền
Các phản ứng do truyền (IRRs) ở bệnh nhân GPA và MPA trong nghiên cứu lâm sàng được định nghĩa là bất kỳ tác dụng ngoại ý nào xảy ra trong vòng 24 giờ sau truyền thuốc và được cân nhắc là có nguyên nhân do truyền thuốc bởi nghiên cứu viên trong dân số an toàn. 99 bệnh nhân đã điều trị với MabThera IV và 12% bị tối thiểu 1 tác dụng ngoại ý do truyền. Tất cả các tác dụng ngoại ý được ghi nhận ở mức độ 1 và 2 theo phân loại CTC. Các tác dụng ngoại ý phổ biến nhất bao gồm hội chứng ly giải cytokine, đỏ bừng mặt, kích ứng họng và run. MabThera IV được dùng phối hợp với glucocorticoids tĩnh mạch vốn có thể giảm tỉ lệ mắc phải và mức độ nghiêm trọng của các biến cố trên.
Nhiễm trùng
Trong 99 bệnh nhân điều trị bằng MabThera IV, tỷ lệ nhiễm trùng chung là khoảng 210 trên 100 bệnh nhân-năm (95% CI 173-256). Nhiễm trùng mức độ nhẹ và trung bình chiếm ưu thế hơn và bao gồm chính là nhiễm trùng đường tiêu hóa trên, nhiễm herpes zoster và nhiễm trùng đường tiết niệu. Tỉ lệ nhiễm trùng nghiêm trọng là khoảng 25 trên 100 bệnh nhân-năm. Nhiễm trùng nghiêm trọng thường được báo cáo nhất ở nhóm MabThera là viêm phổi với tần suất là 4%.
Bệnh ác tính
Tỉ lệ mắc phải bệnh ác tính ở bệnh nhân điều trị MabThera IV trong nghiên cứu lâm sàng là 2,05 trên 100 bệnh nhân/năm. Trên cơ sở của các tỉ số tỉ lệ mắc phải được chuẩn hóa, tỉ lệ xuất hiện các bệnh ác tính này là tương tự với tỉ lệ được báo cáo trước đó trong dân số mắc bệnh GPA và MPA.
Các bất thường trên kết quả xét nghiệm
Bệnh nhân VKDT
- Giảm globulin miễn dịch trong máu (IgG hay IgM dưới mức giới hạn bình thường) đã được quan sát thấy ở các bệnh nhân được điều trị bằng MabThera IV. Tỷ lệ nhiễm trùng chung hoặc nhiễm trùng nghiêm trọng không tăng lên sau khi xuất hiện tình trạng giảm IgG hay IgM.
- Phần lớn tình trạng giảm bạch cầu hạt liên quan đến việc điều trị bằng MabThera được quan sát trên thử nghiệm lâm sàng trên bệnh nhân VKDT sau liệu trình điều trị thứ nhất là thoáng qua hay có độ nặng ở mức nhẹ hoặc vừa. Tình trạng giảm bạch cầu hạt có thể xuất hiện sau khi sử dụng MabThera một vài tháng.
- Trong giai đoạn thử nghiệm lâm sàng có nhóm chứng sử dụng giả dược, 0,94% (13/1382) bệnh nhân được điều trị bằng Rituximab và 0,27% (2/731) bệnh nhân trong nhóm dùng giả dược khởi phát tình trạng giảm bạch cầu hạt nghiêm trọng (mức độ 3 hay 4). Trong những nghiên cứu này, tỷ lệ giảm bạch cầu hạt nghiêm trọng lần lượt chiếm tỷ lệ 1,06 và 0,53/100 bệnh nhân – năm sau đợt điều trị đầu tiên, và lần lượt là 0,97 và 0,88/100 số bệnh nhân – năm sau nhiều liệu trình điều trị. Do đó, tình trạng giảm bạch cầu hạt chỉ có thể được xem xét như là một phản ứng bất lợi sau khi dùng MabThera IV trong liệu trình thứ nhất. Thời điểm khởi phát tình trạng giảm bạch cầu hạt rất khác biệt. Tình trạng giảm bạch cầu hạt trong các thử nghiệm lâm sàng không liên quan đến sự gia tăng nhiễm trùng nặng, và đa số bệnh nhân tiếp tục các liệu trình điều trị với Rituximab sau đợt giảm bạch cầu hạt.
U hạt kèm viêm đa mạch (u hạt Wegener) (GPA) và viêm đa vi mạch (MPA)
- Giảm gamma globulin máu (IgA, IgG or IgM dưới giới hạn thấp của khoảng trị số bình thường) đã được ghi nhận ở những bệnh nhân GPA và MPA điều trị với MabThera IV. Ở thời điểm 6 tháng, những bệnh nhân có nồng độ globulin miễn dịch ban đầu bình thường, nồng độ IgA, IgG và IgM đã giảm thấp tương ứng là 27%, 58% và 51% ở nhóm RTX so với 25%, 50% và 46% ở nhóm CYC. Tỉ lệ nhiễm trùng chung hoặc nhiễm trùng nghiêm trọng ở những bệnh nhân có IgA, IgG hoặc IgM thấp không tăng.
- Trong nghiên cứu không thua kém, đa trung tâm, mù đôi, ngẫu nhiên, có đối chứng tích cực về điều trị rituximab ở bệnh nhân GPA và MPA, 24% bệnh nhân ở nhóm rituximab (điều trị 1 đợt duy nhất) và 23% bệnh nhân trong nhóm cyclophosphamide bị giảm bạch cầu hạt mức độ 3 hoặc hơn theo phân loại CTC. Giảm bạch cầu không liên quan với một sự tăng tình trạng nhiễm trùng nghiêm trọng quan sát thấy ở những bệnh nhân điều trị bằng rituximab. Hậu quả của điều trị nhiều đợt rituximab trên việc xuất hiện giảm bạch cầu hạt ở những bệnh nhân GPA và MPA không được nghiên cứu trong các thử nghiệm lâm sàng.
Kinh nghiệm sau khi lưu hành trên thị trường
Dạng truyền tĩnh mạch
- U Lymphô không Hodgkin và bệnh bạch huyết dòng lymphô mạn tính
- Tần suất báo cáo trong phần này (hiếm, rất hiếm) dựa trên ước lượng sử dụng thuốc được lưu hành trên thị trường và phần lớn các dữ liệu có nguồn gốc từ các báo cáo tự nguyện.
- Các trường hợp khác về các phản ứng nặng liên quan đến truyền đã được ghi nhận trong quá trình lưu hành trên thị trường sau khi dùng MabThera (xem phần Cảnh báo).
Với sự giám sát liên tục tính an toàn của MabThera IV sau khi lưu hành trên thị trường, các phản ứng nghiêm trọng dưới đây được ghi nhận:
Hệ tim mạch
Các phản ứng tim mạch nghiêm trọng, bao gồm suy tim và nhồi máu cơ tim được ghi nhận, chủ yếu ở những bệnh nhân có bệnh tim từ trước và/hoặc sử dụng hóa trị liệu gây độc cho tim và đa số đi kèm với các phản ứng liên quan đến truyền. Viêm mạch, phần lớn là dưới da, như viêm mạch máu nhỏ do phức hợp miễn dịch, rất hiếm khi được ghi nhận.
Hệ hô hấp
Suy/giảm chức năng hô hấp và thâm nhiễm phổi trong hoàn cảnh có phản ứng liên quan đến truyền đã được ghi nhận (xem phần Cảnh báo). Ngoài ra một vài trường hợp tử vong do viêm phổi kẽ, một trong những phản ứng tại phổi có liên quan tới truyền, cũng đã được ghi nhận.
Hệ máu và bạch huyết
Vài trường hợp giảm tiểu cầu cấp tính có thể hồi phục liên quan tiêm truyền đã được báo cáo.
Da và hệ dưới da
Rất hiếm ghi nhận các phản ứng da bỏng rộp nghiêm trọng bao gồm những trường hợp hoại tử da do nhiễm độc và hội chứng Stevens-Johnson gây tử vong.
Hệ thần kinh
- Một số trường hợp mắc hội chứng bệnh não sau hồi phục (PRES)/hội chứng bệnh chất trắng não sau hồi phục (RPLS) đã được báo cáo. Những dấu hiệu hay triệu chứng bao gồm rối loạn thị giác, đau đầu, co giật, và trạng thái biến đổi tâm thần, hoặc các tình trạng có hay không có liên quan đến việc tăng huyết áp. Một chẩn đoán là PRES/RPLS yêu cầu phải có khẳng định bằng hình ảnh học của não. Các trường hợp đã báo cáo đã nhận diện một số yếu tố nguy cơ đưa đến PRES/RPLS, bao gồm các bệnh tiềm ẩn, tăng huyết áp, điều trị ức chế miễn dịch và/hay hóa trị liệu.
- Hiếm khi ghi nhận các trường hợp bệnh thần kinh sọ có hoặc không có bệnh thần kinh ngoại biên. Các dấu hiệu và triệu chứng của bệnh thần kinh sọ, như mất thị lực nghiêm trọng, mất thính lực, mất các giác quan khác và liệt thần kinh mặt, xảy ra ở các thời điểm khác nhau cho đến vài tháng sau khi hoàn tất điều trị MabThera.
Toàn thân
Hiếm khi ghi nhận các phản ứng giống bệnh huyết thanh.
Nhiễm trùng và nhiễm ký sinh trùng
- Đã ghi nhận các trường hợp viêm gan B tái hoạt hóa, phần lớn những trường hợp đó là ở những bệnh nhân dùng rituximab phối hợp với hóa trị liệu độc tế bào (xem phần Cảnh báo). Các trường hợp nhiễm virus nặng khác, mới nhiễm, tái hoạt hay nặng lên, đôi khi gây tử vong, đã được ghi nhận khi điều trị rituximab. Phần lớn các bệnh nhân đã sử dụng rituximab kết hợp với hóa trị như là một phần của quá trình ghép tế bào gốc tạo máu. Các trường hợp nhiễm virus nặng như virus Herpes (cytomegalovirus (CMV), virus thủy đậu, và virus Herpes simplex), virus JC (bệnh não đa ổ tiến triển) và virus viêm gan C.
- Sarcoma Kaposi tiến triển đã được ghi nhận ở bệnh nhân sử dụng rituximab bị Sarcoma Kaposi từ trước. Các trường hợp này xảy ra khi sử dụng các chỉ định không được chấp thuận và phần lớn bệnh nhân bị nhiễm HIV.
Hệ tiêu hóa
- Thủng ruột, một vài trường hợp dẫn đến tử vong, được ghi nhận ở những bệnh nhân sử dụng MabThera IV kết hợp với hóa trị để điều trị u lymphô không Hodgkin.
- Bệnh nhân viêm khớp dạng thấp, u hạt kèm viêm đa mạch (u hạt Wegener) (GPA) và viêm đa vi mạch (MPA).
Với sự giám sát liên tục tính an toàn của MabThera sau khi lưu hành trên thị trường, các phản ứng dưới đây được ghi nhận ở các bệnh nhân viêm khớp dạng thấp cũng như là ở các bệnh nhân GPA/MPA:
Tình trạng nhiễm trùng
Bệnh chất trắng não đa ổ tiến triển và tình trạng tái hoạt hóa viêm gan siêu vi B đã được báo cáo.
Toàn thân
Hiếm khi ghi nhận các phản ứng giống bệnh huyết thanh.
Rối loạn da hay mô dưới da
Tử vong do nhiễm độc hoại tử biểu bì và hội chứng Stevens-Johnson đã được báo cáo là rất hiếm.
Rối loạn hệ bạch huyết và máu
Biến cố giảm bạch cầu trung tính bao gồm tình trạng giảm bạch cầu khởi phát muộn với mức độ nặng và kéo dài đã được báo cáo là rất hiếm, một số trong đó có liên quan đến nhiễm trùng gây tử vong.
Những rối loạn chung và tại nơi tiêm truyền
Các phản ứng nghiêm trọng liên quan tiêm truyền gây tử vong đã được báo cáo (xem phần Dược lực học – Thử nghiệm lâm sàng).
Hệ thần kinh
Các trường hợp hội chứng bệnh lý chất trắng não sau có thể hồi phục (PRES hoặc RPLS) đã được ghi nhận. Các dấu hiệu và các triệu chứng bao gồm rối loạn thị giác, đau đầu, co giật và trạng thái tâm thần bị thay đổi, có hoặc không có liên quan đến tăng huyết áp. Chẩn đoán PRES/RPLS cần phải xác định bằng hình ảnh não. Các trường hợp được báo cáo đã ghi nhận các yếu tố nguy cơ của PRES/RPLS, bao gồm tăng huyết áp, điều trị ức chế miễn dịch và/hoặc các điều trị đồng thời khác.
Các rối loạn toàn thân và tình trạng tại nơi tiêm thuốc
Các phản ứng do tiêm truyền nghiêm trọng với một số trường hợp tử vong đã được báo cáo (xem phần Dược lực học – Các thử nghiệm lâm sàng).
Các bất thường trong xét nghiệm
Dạng tiêm truyền tĩnh mạch
- U Lymphô không Hodgkin
- Hệ máu và bạch huyết: Hiếm khi giảm bạch cầu trung tính kéo dài hơn bốn tuần sau khi truyền MabThera lần cuối.
Sau khi lưu hành trên thị trường: Trong các nghiên cứu về rituximab ở những bệnh nhân bị Waldenstrom’s macroglobulinemia, hàm lượng IgM huyết thanh tăng thoáng qua được ghi nhận sau khi bắt đầu điều trị, có thể đi kèm với tăng độ nhớt máu và các triệu chứng liên quan. IgM tăng thoáng qua thường trở lại hàm lượng ban đầu trong vòng 4 tháng.
Thông báo cho Bác sĩ những tác dụng không mong muốn gặp phải khi sử dụng thuốc.
Hướng dẫn cách xử trí ADR:
- Nên cho bệnh nhân dùng thuốc giảm đau, thuốc kháng histamin, corticosteroid trước khi truyền rituximab.
- Phải xem xét giảm liều ở bệnh nhân có dấu hiệu bị độc.
- Theo dõi chặt chẽ các dấu hiệu thần kinh ở bệnh nhân dùng rituximab dài ngày, dùng hóa trị liệu kết hợp, dùng thuốc ức chế tủy, bệnh nhân được ghép tế bào gốc tạo máu để phòng bệnh chất trắng của hệ thần kinh. Nếu thấy có biểu hiện lâm sàng của bệnh chất trắng thì phải ngừng dùng thuốc ngay. Phải xem xét việc giảm liều thuốc kết hợp hoặc không dùng thuốc kết hợp Điều trị triệu chứng phù hợp, nâng cao thể trạng.
- Để điều trị phản ứng do truyền dịch (nổi mày đay, huyết áp tụt, phù mạch, thiếu oxygen, co thắt phế quản, thâm nhiễm phổi, suy hô hấp cấp, nhồi máu cơ tim, rung thất, sốc tim, phản vệ): Ngừng truyền, cho thở oxygen, dùng thuốc giãn phế quản, diphenhydramin, corticosteroid, thuốc co mạch … tùy theo mức độ phản ứng nhẹ hay nặng. Sau khi đã giải quyết các phản ứng thì có thể truyền lại nhưng phải giảm tốc độ truyền ít nhất là 50%.
- Nếu bệnh nhân có dấu hiệu bị nhiễm khuẩn, nấm hoặc virus: Phải dùng thuốc thích hợp.
- Theo dõi sát sao các dấu hiệu tim mạch ở bệnh nhân có tiền sử bệnh tim mạch trong và sau thời gian truyền thuốc. Điều trị thích hợp nếu có rối loạn tim mạch.
- Nếu bệnh nhân bị hội chứng tan khối u (suy thận cấp, kali huyết cao, natri huyết giảm, urê huyết tăng, phosphat huyết tăng) có thể chạy thận nhân tạo.
6. Lưu ý |
– Thận trọng khi sử dụng
Phản ứng liên quan đến tiêm truyền thuốc dành cho MabThera IV
Phản ứng quá mẫn/sốc phản vệ Các phản ứng phản vệ và quá mẫn khác được ghi nhận sau khi dùng protein đường tĩnh mạch cho bệnh nhân. Epinephrine, các thuốc kháng histamine và glucocorticoid, nên có sẵn để sử dụng ngay lập tức trong trường hợp có phản ứng quá mẫn với MabThera IV. Các phản ứng do tiêm MabThera SC
Các phản ứng phổi Các phản ứng phổi bao gồm giảm oxy máu, thâm nhiễm phổi, và suy hô hấp cấp. Co thắt phế quản nặng và khó thở xảy ra trước trong một số trường hợp biến cố kể trên. Trong một vài trường hợp, các triệu chứng nặng dần, trong khi ở những trường hợp khác có sự cải thiện ban đầu, sau đó những triệu chứng xấu đi về mặt lâm sàng. Vì vậy, những bệnh nhân có các phản ứng phổi hoặc các triệu chứng có liên quan đến tiêm truyền nghiêm trọng nên được theo dõi cẩn thận cho đến khi các triệu chứng của họ biến mất hoàn toàn. Bệnh nhân có tiền sử suy hô hấp hoặc những người có thâm nhiễm khối u ở phổi có thể có nguy cơ cao bị hậu quả xấu và phải được lưu ý nhiều khi điều trị. Suy hô hấp cấp có thể đi kèm với các biến cố như thâm nhiễm mô kẽ phổi hay phù phổi, có thể phát hiện được khi chụp X quang ngực. Hội chứng này thường biểu hiện trong vòng một hoặc hai giờ sau lần tiêm truyền đầu tiên. Ở các bệnh nhân có biến cố nặng ở phổi, nên ngưng tiêm truyền MabThera ngay lập tức và điều trị tích cực các triệu chứng (xem phần Liều lượng và Cách dùng). Sự ly giải nhanh khối u MabThera là chất trung gian làm tiêu nhanh các tế bào CD20 dương tính lành tính và ác tính. Các triệu chứng cơ năng và thực thể (ví dụ tăng u rê máu, tăng kali máu, giảm canxi máu, tăng phosphate máu, suy thận cấp, LDH tăng) phù hợp với hội chứng ly giải khối u (TLS) đã được ghi nhận xảy ra sau khi truyền MabThera IV lần đầu tiên ở những bệnh nhân có nhiều tế bào lymphô ác tính lưu hành. Nên cân nhắc việc phòng hội chứng ly giải khối u ở những bệnh nhân có nguy cơ xuất hiện sự ly giải khối u nhanh (ví dụ bệnh nhân có khối u lớn hoặc số tế bào ác tính lưu hành cao (>25×109/L) như là những bệnh nhân bệnh bạch cầu dòng lymphô mạn tính hoặc u lymphô tế bào vỏ). Những bệnh nhân này nên được theo dõi chặt chẽ và phải làm các xét nghiệm thích hợp. Nên điều trị thuốc đầy đủ cho những bệnh nhân có các dấu hiệu và triệu chứng của hiện tượng ly giải nhanh khối u. Sau khi đã điều trị và thuyên giảm hoàn toàn các triệu chứng cơ năng và thực thể, điều trị MabThera IV sau đó được tiến hành cùng với liệu pháp dự phòng hội chứng ly giải khối u ở một số ít trường hợp. Tim mạch Do hạ huyết áp có thể xảy ra trong khi truyền MabThera, nên cân nhắc ngưng các thuốc chống tăng huyết áp 12 giờ trước và trong quá trình dùng MabThera IV/SC. Đau thắt ngực hoặc loạn nhịp tim, như là cuồng và rung nhĩ đã xảy ra ở những bệnh nhân được điều trị với MabThera IV/SC. Vì vậy nên theo dõi chặt chẽ những bệnh nhân có tiền sử bệnh tim mạch. Xét nghiệm máu
Nhiễm trùng Không nên sử dụng MabThera ở bệnh nhân đang bị nhiễm trùng nặng. Nhiễm viêm gan B
Bệnh não đa ổ tiến triển (PML) Một vài trường hợp bệnh não đa ổ tiến triển đã được báo cáo sau khi thuốc lưu hành trên thị trường trong điều trị u lymphô không Hodgkin và CLL với MabThera (xem phần Kinh nghiệm sau khi lưu hành trên thị trường). Phần lớn số bệnh nhân trên được điều trị MabThera trong phác đồ kết hợp với hóa trị liệu hoặc như một phần của ghép tế bào gốc tạo máu. Khi điều trị các trường hợp u lymphô không Hodgkin, hoặc CLL các thầy thuốc cần phải nghĩ tới khả năng bệnh não đa ổ tiến triển trong chẩn đoán phân biệt trên các bệnh nhân có triệu chứng thần kinh và nên tham khảo ý kiến của bác sĩ thần kinh khi có chỉ định trên lâm sàng. Phản ứng trên da Các phản ứng nghiệm trọng trên da như là độc hoại tử trên lớp biểu bì và hội chứng Stevens-Johnson, một số gây tử vong, đã từng được báo cáo (xem phần Tác dụng ngoại ý, sau khi lưu hành). Trong trường hợp gặp các biến cố như vậy, với nguyên nhân gây ra là do MabThera nên dừng điều trị vĩnh viễn. Tiêm chủng
Bệnh nhân viêm khớp dạng thấp (RA), U hạt kèm viêm đa mạch (u hạt Wegener) (GPA) và viêm đa vi mạch (MPA) Hiệu quả và an toàn của MabThera IV khi điều trị các bệnh tự miễn khác ngoài viêm khớp dạng thấp, u hạt kèm viêm đa mạch (u hạt Wegener) và viêm đa vi mạch không được xác nhận. Các phản ứng do truyền thuốc
Phản ứng quá mẫn/sốc phản vệ Các phản ứng phản vệ và các dạng quá mẫn khác được ghi nhận sau khi dùng protein đường tĩnh mạch cho bệnh nhân. Các thuốc để điều trị các phản ứng quá mẫn, ví dụ epinephrine, các thuốc kháng histamine và glucocorticoid, nên có sẵn để sử dụng ngay lập tức trong trường hợp có phản ứng dị ứng trong quá trình dùng MabThera IV. Hệ tim mạch
Nhiễm trùng
Viêm gan siêu vi B
Phản ứng trên da Các phản ứng nghiêm trọng trên da như nhiễm độc hoại tử biểu bì và hội chứng Stevens-Johnson, một số gây tử vong, đã được báo cáo (vui lòng xem phần Tác dụng ngoại ý, Sau khi lưu hành). Trong trường hợp gặp các biến cố như vậy, với nguyên nhân nghi ngờ là do MabThera IV gây ra, nên dừng điều trị vĩnh viễn. Bệnh não đa ổ tiến triển Một vài trường hợp tử vong do bệnh não đa ổ tiến triển đã được ghi nhận khi sử dụng MabThera IV trong điều trị các bệnh tự miễn bao gồm cả VKDT. Một vài trường hợp, chứ không phải tất cả các ca được báo cáo, có các yếu tố nguy cơ tiềm ẩn mắc bệnh PML, bao gồm cả các bệnh mắc từ trước, sử dụng liệu pháp ức chế miễn dịch trong thời gian kéo dài hoặc hóa trị liệu kéo dài. Bệnh não đa ổ tiến triển cũng gặp trên các bệnh nhân mắc bệnh tự miễn mà không điều trị với MabThera IV. Khi điều trị các trường hợp bệnh tự miễn, các thầy thuốc cần phải nghĩ tới khả năng bệnh não đa ổ tiến triển trong chẩn đoán phân biệt trên các bệnh nhân có triệu chứng thần kinh và nên tham khảo ý kiến của bác sĩ thần kinh khi có chỉ định trên lâm sàng. Tiêm chủng
Bệnh nhân chưa điều trị với Methotrexate (MTX) Không khuyến khích sử dụng MabThera đối với bệnh nhân chưa điều trị với MTX trừ khi không phải cân nhắc giữa lợi ích và nguy cơ của điều trị. Giảm bạch cầu muộn Đo bạch cầu trung tính trong máu trước mỗi liệu trình điều trị bằng MabThera và đo thường xuyên đến 6 tháng sau khi dừng điều trị và khi có dấu hiệu hoặc triệu chứng nhiễm trùng (xem phần Tác dụng ngoại ý). Phản ứng trên da
Bệnh lý ác tính Thuốc điều hòa miễn dịch có thể làm tăng nguy cơ bệnh lý ác tính. Dựa trên kinh nghiệm còn hạn chế với MabThera IV ở những bệnh nhân viêm khớp dạng thấp (xem phần Tác dụng ngoại ý), các dữ liệu hiện tại dường như không cho thấy bất kỳ nguy cơ nào làm tăng bệnh lý ác tính. Tuy nhiên, không thể loại trừ nguy cơ phát triển các khối u rắn tại thời điểm này. Việc dùng trên bệnh nhi Tính an toàn và hiệu quả của MabThera trên bệnh nhi chưa được thiết lập. Việc giảm gamma globulin huyết được quan sát trên bệnh nhi được điều trị với MabThera trong một số trường hợp là nặng và cần điều trị thay thế với globulin miễn dịch lâu dài. Hiệu quả suy giảm tế bào B lâu dài ở bệnh nhi chưa được biết đến. – Thai kỳ và cho con búXếp hạng cảnh báo
Thời kỳ mang thai: Dạng truyền tĩnh mạch/ dạng tiêm dưới da
Dạng tiêm dưới da
Thời kỳ cho con bú: Người ta cũng chưa biết rằng liệu rituximab có được tiết qua sữa mẹ không. Tuy nhiên vì IgG của mẹ có trong sữa, không nên dùng MabThera cho người mẹ đang cho bú. – Khả năng lái xe và vận hành máy mócChưa có nghiên cứu nào được tiến hành về tác động của MabThera lên khả năng lái xe và vận hành máy móc mặc dầu hoạt tính dược lý và các tác dụng ngoại ý được ghi nhận cho đến nay không chỉ ra tác động nào giống như vậy. – Tương tác thuốc
|
7. Dược lý
– Dược lực học (Tác động của thuốc lên cơ thể)
- Rituximab là kháng thể đơn dòng dạng khảm chuột/người, gắn đặc hiệu vào kháng nguyên xuyên màng CD20. Kháng nguyên này có mặt ở tiền lymphô bào B và lymphô bào B trưởng thành, nhưng không có trên các tế bào gốc tạo máu, các tế bào tiền-B, các tương bào bình thường hoặc mô bình thường khác. Kháng nguyên có mặt ở >95% của tất cả các u lymphô không Hodgkin tế bào B (NHL). Sau khi gắn với kháng thể, CD20 không bị đưa vào trong tế bào hoặc tách khỏi màng tế bào vào môi trường. CD20 không lưu thông trong huyết tương dưới dạng kháng nguyên tự do và, vì vậy, không cạnh tranh để gắn vào kháng thể.
- Rituximab gắn với kháng nguyên CD20 trên các tế bào lymphô B và khởi đầu các phản ứng miễn dịch gián tiếp làm tiêu tế bào B. Cơ chế tiêu tế bào có thể bao gồm độc tính tế bào phụ thuộc bổ thể (CDC), độc tính tế bào phụ thuộc kháng thể (ADCC), và gây chết tế bào tự nhiên. Sau cùng, các nghiên cứu trên in vitro đã chứng minh rằng rituximab làm các dòng u lymphô tế bào B ở người kháng thuốc nhạy cảm hơn với tác động độc tế bào của một vài thuốc hóa trị.
- Lượng tế bào B ở ngoại biên giảm tới mức dưới bình thường sau khi dùng liều MabThera đầu tiên. Ở những bệnh nhân được điều trị những bệnh ác tính về máu, tế bào B bắt đầu hồi phục trong vòng 6 tháng điều trị trở về giới hạn bình thường từ 9 đến 12 tháng sau khi kết thúc điều trị, mặc dù một số bệnh nhân có thể kéo dài hơn (xem phần Tác dụng ngoại ý – Các thử nghiệm lâm sàng, Kinh nghiệm từ các thử nghiệm lâm sàng trong ung thư huyết học). Ở những bệnh nhân bị viêm khớp dạng thấp, thời gian giảm tế bào B ngoại biên khác nhau. Đa số bệnh nhân được điều trị thêm trước khi hồi phục đủ lượng tế bào B.
- Trong số 67 bệnh nhân được đánh giá về kháng thể chống chuột ở người (HAMA), không có ai dương tính. Trong số 356 bệnh nhân được đánh giá về tình trạng sinh kháng thể chống kháng thể khảm ở người (HACA), có 1,1% (4 bệnh nhân) dương tính.
– Dược động học (Tác động của cơ thể với thuốc)
Hấp thu
Dạng tiêm dưới da (1400mg)
SparkThera (BP22333)
MabThera với liều cố định 1400 mg được tiêm dưới da trong thời gian duy trì, sau khi dùng ít nhất một chu kỳ MabThera tiêm tĩnh mạch với liều 375 mg/m2, ở những bệnh nhân FL người trước đây đã đáp ứng với MabThera tiêm tĩnh mạch trong lúc điều trị tấn công. Trị số trung bình dự đoán Cmax ở phác đồ mỗi hai tháng (q2m) MabThera tiêm dưới da và phác đồ mỗi hai tháng MabThera tiêm tĩnh mạch tương đương nhau là 201 và 209 μg/mL. Tương tự, phác đồ mỗi 3 tháng MabThera tiêm dưới da và phác đồ mỗi 3 tháng MabThera tiêm tĩnh mạch có trị số trung bình dự đoán Cmax tương đương nhau là 189 và 184 μg/mL. Các Tmax trung bình trong MabThera tiêm dưới da là khoảng 3 ngày so với Tmax vào lúc kết thúc hoặc gần kết thúc truyền đối với nhóm MabThera tiêm mạch.
SABRINA (BO22334)
- MabThera với liều cố định 1400 mg được dùng 6 chu kỳ tiêm dưới da trong điều trị tấn công mỗi 3 tuần, sau chu kỳ đầu tiên dùng MabThera tiêm tĩnh mạch với liều 375 mg/m2, ở những bệnh nhân FL chưa được điều trị trước đó, kết hợp với hóa trị liệu.
- Cmax của rituximab trong huyết thanh ở chu kỳ 7 tương tự nhau giữa hai nhóm điều trị, với các giá trị trung bình nhân (CV%) của MabThera tiêm mạch và MabThera tiêm dưới da lần lượt là 250,63 (19,01) μg/mL và 236,82 (29,41) μg/mL, tương ứng với kết quả tỷ lệ trung bình nhân (Cmax, SC/Cmax, IV) là 0,941 (CI 90%: 0,872, 1,015).
- Dựa trên một phân tích dược động học dân số, tỷ lệ sinh khả dụng tuyệt đối đã được ước tính là 71% (95% CI: 70,0-72,1).
Phân bố
U lymphô không Hodgkin
Dạng tiêm truyền tĩnh mạch
- Dựa trên phân tích dược động học dân số ở 298 bệnh nhân u lympho không Hodgkin sử dụng nhiều đợt tiêm truyền rituximab đơn trị hay phối hợp với CHOP, ước tính điển hình của thanh thải không chuyên biệt (CL1), thanh thải chuyên biệt (CL2) có thể bị ảnh hưởng bởi số lượng tế bào B hay kích thước khối u, và thể tích phân phối khoang trung tâm (V1) lần lượt là 0,14 L/ngày, 0,59 L/ngày, và 2,7 L/ngày.
- Ước tính trung vị thời gian bán thải pha cuối của rituximab là 22 ngày (trong khoảng 61 đến 52 ngày). Số lượng tế bào có CD19 dương tính lúc ban đầu và kích thước của khối u cũng ảnh hưởng đến sự biến thiên của thanh thải chuyên biệt của rituximab ghi nhận từ 161 bệnh nhân sử dụng 375 mg/m2 tiêm truyền trong 4 tuần. Bệnh nhân có CL2 cao khi có số tế bào CD19 dương tính cao hay khối u lớn. Tuy nhiên, phần lớn những biến thiên giữa các cá thể về CL2 vẫn tồn tại sau khi điều chỉnh số lượng tế bào CD19 dương tính và kích thước khối u. V1 thay đổi theo diện tích bề mặt cơ thể (BSA) và điều trị CHOP. Sự biến thiên của V1 (27,1% và 19,0%) do sự thay đổi của diện tích bề mặt cơ thể (trong khoảng 1,53 đến 2,32 m2) và điều trị CHOP đồng thời là tương đối nhỏ. Tuổi, giới tính, chủng tộc, và tình trạng hoạt động cơ thể đánh giá theo WHO không ảnh hưởng đến dược động học của rituximab. Phân tích này gợi ý cho thấy việc chỉnh liều của rituximab theo bất kỳ biến số đánh giá nào khó có thể làm giảm một cách đáng kể các biến thiên về dược động học.
- 203 bệnh nhân u lympho không Hodgkin chưa sử dụng rituximab trước đó được truyền rituximab 375 mg/m2 mỗi tuần trong 4 tuần. Nồng độ tối đa trung bình (Cmax) sau 4 lần truyền là 486 mcg/mL (trong khoảng từ 77,5 đến 996,6 mcg/mL). Nồng độ huyết thanh của rituximab cao nhất và thấp nhất tỉ lệ nghịch với giá trị ban đầu của số tế bào B có CD19 dương tính và kích thước của khối u. Nồng độ huyết thanh ở trạng thái ổn định cao hơn ở những bệnh nhân đáp ứng điều trị so với bệnh nhân không đáp ứng. Nồng độ huyết thanh cao hơn ở những bệnh nhân có phân loại (IWF) phân nhóm B, C, và D so với phân loại (IWF) phân nhóm A. Rituximab có thể được phát hiện trong huyết thanh của bệnh nhân 3-6 tháng sau khi hoàn thành đợt điều trị cuối cùng.
- 37 bệnh nhân u lympho không Hodgkin được truyền rituximab 375 mg/m2 mỗi tuần trong 8 tuần. Nồng độ tối đa trung bình (Cmax) tăng sau mỗi lần truyền tiếp theo, trung bình là 243 mcg/mL (trong khoảng 16-582 mcg/mL) sau lần truyền đầu tiên đến 550 mcg/mL (trong khoảng 171-1177 mcg/mL) sau lần truyền thứ tám.
- Đặc tính dược động học của rituximab khi truyền 6 lần, mỗi lần 375 mg/m2 phối hợp với 6 liệu trình hóa trị CHOP tương tự với đặc tính dược động học của rituximab khi sử dụng đơn thuần.
Dạng tiêm dưới da (1400mg)
SparkThera (BP22333)
MabThera với liều cố định 1400 mg được tiêm dưới da trong giai đoạn duy trì, sau ít nhất một chu kỳ MabThera IV với liều 375 mg/m2, ở những bệnh nhân FL người trước đây đã đáp ứng với MabThera IV. Các giá trị trung bình được tiên đoán và giá trị trung bình nhân Ctrough ở chu kỳ 2 là cao hơn ở nhóm MabThera SC so với nhóm MabThera IV. Giá trị trung bình nhân của phác đồ mỗi 2 tháng MabThera SC và phác đồ mỗi 2 tháng MabThera IV lần lượt là 32,2 và 25,9 μg/mL và của phác đồ mỗi 3 tháng MabThera SC và phác đồ mỗi 3 tháng MabThera IV tương ứng là 12,1 và 10,9 μg/mL. Tương tự như vậy, các giá trị trung bình được tiên đoán và giá trị trung bình nhân AUCtau tại chu kỳ 2 ở nhóm MabThera SC cao hơn so với nhóm MabThera IV. Giá trị trung bình nhân của phác đồ mỗi 2 tháng MabThera SC và phác đồ mỗi 2 tháng MabThera IV lần lượt là 5430 và 4012 μg ngày/mL và của phác đồ mỗi 3 tháng MabThera SC và phác đồ mỗi 3 tháng MabThera IV lần lượt là 5320 và 3947 μg ngày/mL.
SABRINA (BO22334)
- MabThera với liều cố định 1400 mg được dùng như một liều tiêm dưới da, vùng bụng, mỗi 3 tuần. Bệnh nhân FL CD20+, độ 1, 2, hoặc 3a chưa được điều trị trước đó được chọn ngẫu nhiên 1:1 để được tiêm dưới da MabThera (chu kỳ đầu tiên tiêm tĩnh mạch với liều 375 mg/m2, tiếp sau là 7 chu kỳ tiêm dưới da rituximab) hoặc MabThera tiêm tĩnh mạch với liều 375 mg/m2 (8 chu kỳ) kết hợp với tối đa 8 chu kỳ CHOP hoặc CVP hóa trị liệu được sử dụng mỗi ba tuần như là một phần của điều trị tấn công. Các giá trị trung bình và giá trị trung bình nhân Ctrough tại thời điểm tấn công chu kỳ 7 (trước liều Chu kỳ 8) là cao hơn ở nhóm tiêm dưới da MabThera so với nhóm MabThera tiêm tĩnh mạch. Giá trị trung bình nhân là 134,6 μg/mL ở nhóm MabThera SC so với 83,1 μg/mL ở nhóm MabThera IV.
- Tương tự như vậy, các giá trị trung bình và trung bình nhân AUC đo ở thời điểm tấn công chu kỳ 7 (trước liều Chu kỳ 8) là cao hơn ở nhóm MabThera SC so với nhóm MabThera IV. Trị số trung bình nhân AUC là 3778,9 μg ngày/mL ở nhóm SC MabThera so với 2734,2 μg ngày/mL ở nhóm MabThera IV.
- Trong một phân tích dược động học dân số ở những bệnh nhân FL được truyền một hoặc nhiều liều MabThera IV đơn độc hoặc kết hợp với hóa trị liệu, các giá trị ước đoán của độ thanh thải không đặc hiệu (CL1), độ thanh thải đặc hiệu ban đầu (CL2) (có khả năng có đóng góp của các tế bào B hoặc khối u) và thể tích khoang trung tâm của sự phân phối (V1) là 0,194 L/ngày, 0,535 L/ngày, và 4,37 L, tương ứng. Thời gian bán thải trung bình của MabThera SC là 29,7 ngày (thay đổi từ 9,9-91,2 ngày).
- Trong phân tích dữ liệu cuối cùng từ 403 bệnh nhân dùng MabThera SC và/hoặc IV trong các nghiên cứu BP22333 (277 bệnh nhân) và BO22334 (126 bệnh nhân), trọng lượng và diện tích bề mặt cơ thể trung bình tương ứng là 74,4kg (thay đổi từ 43,9-130kg) và 1,83 m2 (thay đổi từ 1,34-2,48 m2). Độ tuổi trung bình là 57,4 năm (thay đổi từ 23-87 tuổi). Không có khác biệt giữa các thông số về dân số học và về các tiêu chí cận lâm sàng của hai nghiên cứu.
- Tuy nhiên, số lượng tế bào B ban đầu trong nghiên cứu BP22333 thấp hơn đáng kể so với nghiên cứu BO22334, vì bệnh nhân trong nghiên cứu BP22333 vào nghiên cứu đã nhận được tối thiểu là bốn chu kỳ của MabThera IV trong điều trị tấn công và ít nhất một chu kỳ duy trì MabThera IV, trong khi bệnh nhân trong nghiên cứu BO22334 đã không được dùng MabThera trước khi tham gia. Số liệu về lượng tế bào u ban đầu chỉ có sẵn đối với bệnh nhân trong nghiên cứu BO22334.
- Diện tích bề mặt cơ thể được xác định là yếu tố đồng ảnh hưởng chính. Tất cả các thông số về độ thanh thải và thể tích tăng lên theo kích thước cơ thể. Trong số những yếu tố phụ thuộc đồng ảnh hưởng khác, thể tích trung tâm tăng và hằng số tỷ lệ hấp thu giảm theo tuổi (cho các bệnh nhân trong độ tuổi >60 tuổi), nhưng những sự phụ thuộc theo tuổi đã được chứng minh là không làm thay đổi đáng kể sự phơi nhiễm với MabThera. Chỉ 13 bệnh nhân được tầm soát thấy kháng thể kháng thuốc và không dẫn đến bất kỳ sự gia tăng độ thanh thải có ý nghĩa lâm sàng nào.
Bệnh bạch cầu lympho mạn tính
Dạng tiêm truyền tĩnh mạch: Rituximab được truyền với liều 375 mg/m2 ở liệu trình đầu tiên sau đó tăng lên 500 mg/m2 mỗi liệu trình trong 5 liệu trình tiếp theo phối hợp fludarabine và cyclophosphamide ở bệnh nhân ung thư bạch cầu lympho mạn tính. Nồng độ tối đa trung bình (Cmax) (N=15) là 408 mcg/mL (trong khoảng 97-764 mcg/mL) sau lần truyền thứ 5 với liều 500 mg/m2.
Viêm khớp dạng thấp
Dạng tiêm truyền tĩnh mạch: Sau hai lần truyền tĩnh mạch rituximab với liều 1000 mg, cách nhau 2 tuần, thời gian bán thải pha cuối trung bình là 20,8 ngày (trong khoảng 8,58 đến 35,9 ngày), độ thanh thải toàn thân trung bình là 0,23 L/ngày (trong khoảng 0,091 đến 0,67 L/ngày), và thể tích phân bố ở trạng thái ổn định là 4,6 L (trong khoảng 1,7 đến 7,51 L). Phân tích dược động học dân số trên cùng dữ liệu cho các giá trị trung bình tương đương đối với độ thanh thải toàn thân và thời gian bán thải, lần lượt là 0,26 L/ngày và 20,4 ngày. Phân tích dược động học dân số cho thấy BSA (diện tích bề mặt cơ thể) và giới tính là những yếu tố có ý nghĩa nhất để giải thích sự biến thiên giữa các cá thể về thông số dược động học. Sau khi hiệu chỉnh về BSA, những bệnh nhân nam có thể tích phân bố lớn hơn và độ thanh thải nhanh hơn những bệnh nhân nữ. Sự khác nhau về dược động học có liên quan đến giới không được xem là có ý nghĩa về mặt lâm sàng và không cần phải điều chỉnh liều. Sau khi dùng đường tĩnh mạch rituximab liều 500 mg và 1000 mg vào hai lần, cách nhau hai tuần, giá trị Cmax trung bình là 183 mcg/mL (trong khoảng 81,8 đến 279 mcg/mL) và 370 mcg/mL (212 đến 637 mcg/mL), và thời gian bán thải trung bình lần lượt là 17,9 ngày (trong khoảng 12,3 đến 31,3 ngày) và 19,7 ngày (trong khoảng 12,3 đến 34,6 ngày). Không có số liệu dược động học cho những bệnh nhân được điều trị nhiều đợt. Các thông số dược động học ở những người có đáp ứng kém đối với các chất ức chế TNF, sau khi dùng cùng một liều điều trị (2×1000 mg, tiêm tĩnh mạch, cách nhau hai tuần), tương đương với nồng độ huyết thanh tối đa trung bình là 369 mcg/mL và thời gian bán thải pha cuối trung bình là 19,2 ngày.
U hạt kèm viêm đa mạch (u hạt Wegener (GPA) và viêm đa vi mạch (MPA))
Dạng tiêm truyền tĩnh mạch
- Dựa trên phân tích dược động học dân số trên dữ liệu 97 bệnh nhân GPA và MPA đã sử dụng 375 mg/m2 rituximab mỗi tuần một lần với tổng cộng bốn liều, thời gian bán thải trung bình ước tính là 23 ngày (thay đổi từ 9-49 ngày).
- Độ thanh thải trung bình và thể tích phân phối của Rituximab tương ứng là 0,313 lít/ngày (thay đổi từ 0,116-0,726 L/ngày) và 4,50 L (thay đổi từ 2,25-7,39 L).
- Các thông số PK của rituximab ở các bệnh nhân GPA và MPA tương tự như những gì đã được ghi nhận ở những bệnh nhân RA (xem phần trên).
Đào thải: Xem phần Phân bố.
Dược động học ở những đối tượng đặc biệt: Chưa có số liệu về dược động học ở những bệnh nhân bị suy gan hoặc suy thận.
8. Thông tin thêm
– Đặc điểm
- Dung dịch tiêm dưới da.
- MabThera IV là chất lỏng trong, không màu đóng trong lọ liều đơn vô trùng, không có chất bảo quản, không có chất gây sốt.
- MabThera SC là dung dịch đục không màu tới vàng nhạt, trong hoặc hơi đục, đóng trong lọ đơn liều vô trùng, không có chất bảo quản, không có chất gây sốt.
- MabThera SC chứa hyaluronidase người tái tổ hợp (rHuPH20), một enzyme dùng để tăng sự phân tán và hấp thu của các thuốc sử dụng đồng thời ở dạng tiêm dưới da (xem phần Sử dụng ở phụ nữ có thai và cho con bú).
– Bảo quản
Bảo quản trong tủ lạnh (2°C-8°C). Không đông lạnh. Giữ lọ thuốc trong hộp carton để tránh ánh sáng.
MabThera IV
Về mặt vi sinh học, dung dịch truyền sau khi pha nên được dùng ngay lập tức. Nếu không sử dụng ngay, người sử dụng phải đảm bảo thời gian và điều kiện bảo quản trước khi dùng và thường không quá 24 giờ ở nhiệt độ 2oC-8oC, trừ khi thao tác pha thuốc được tiến hành ở những điều kiện vô trùng được công nhận và kiểm soát.
MabThera SC
Theo quan điểm vi sinh, sản phẩm nên được sử dụng ngay. Nếu không sử dụng được ngay, phải cất ở nơi được kiểm soát vô khuẩn. Trong sử dụng thời gian lưu trữ và điều kiện trước khi sử dụng là trách nhiệm của người sử dụng và thường không kéo dài quá 48 giờ ở 2°C-8°C và 8 giờ tiếp theo ở 30°C tránh ánh sáng trực tiếp.
– Quy cách đóng gói
Hộp 01 chai 11,7ml.
– Hạn dùng
30 tháng kể từ ngày sản xuất.
– Nhà sản xuất
F.Hoffmann-La Roche Ltd.




Đánh giá
Chưa có đánh giá nào.